公開日 2019年03月13日
東京保険医協会 政策調査部長 須田 昭夫
「医師偏在指標」などで振り分けても、医療機能は均等に分布しない
OECDの統計によれば2016年、日本の医師数は約30万人であるが、人口当たりの医師数をOECD諸国並みにするには、10万人以上も不足している。
しかも日本では高齢の医師が働き続けており、勤務医の約10%は、当直を除外しても年間1,920時間以上の時間外労働を行っているという。医師不足は明らかだ。
しかし厚労省は、診療科や地域ごとの、医師の偏在が問題だと捉えている。厚労省の「医師の働き方改革に関する検討会」は、「年間960時間」の時間外労働を容認し、地域医療確保暫定特例水準として「年間1,900~2,000時間」という上限案を提出したことが批判されている。
時間外勤務は原則1カ月45時間、1年360時間までである。これを超えることに労使が合意して、刑事上の責任が免除されたとしても、労働時間を短くする人道的な義務は消えない。
2018年、医療過疎を解消する意図を持って、都道府県知事の裁量権を大幅に強化する「医療法及び医師法の一部を改正する法律」が成立した。医療過疎地がある都道府県の知事は、大学医学部に対して地域枠・地元出身入学者枠の設定を要請する権限を与えられた。
さらに都道府県知事は、新専門医機構や大学と連携して研修病院の選定に関与する。そして医療機関の開設や病床数の増減に関与できることになった。
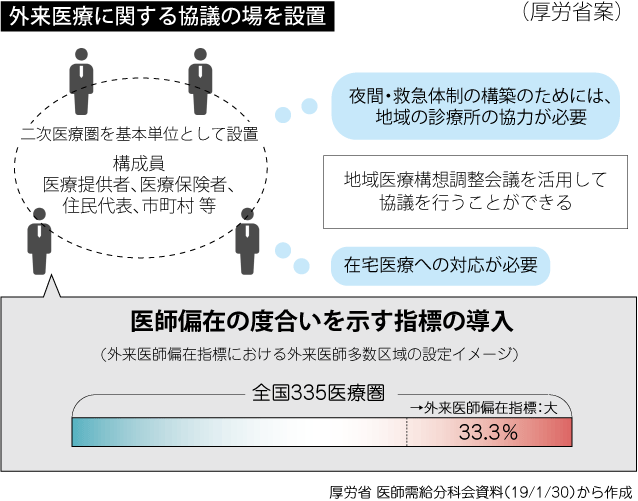
厚労省は2018年12月26日、「医療従事者の需給に関する検討会」の分科会で、医療計画に二次医療圏ごとに「外来医師多数区域」を設定する方針を示した。
この区域で開業する医師は、医療機能の偏在を解消するために、在宅医療、初期救急医療、公衆衛生などの、「地域で不足する医療」を担うことを届け出るように求められる(図)。
地域ごとの外来医療機能の偏在・不足等の客観的な把握が可能
↓
〇外来医療機能を可視化するため、地域の関係者が提供する情報を協議
〇地域における外来医療機関間の機能分化・連携の方針についても協議
(供給医療提供体制の構築・グループ診療の推進・医療設備の共同利用等)
↓
〇その上で、外来医師多数区域では、地域に必要とされる医療機能を担ってもらう
〇協議を行ってもなお、外来医師多数区域で診療所の新規開業を行う場合は、
・在宅医療
・救急医療(特に、診療所が対応可能な診療として、夜間・休日の診療)
・公衆衛生(学校医、産業医、予防接種等)等について、これらの機能を担うよう、求める
「外来医師多数区域」の設定と「外来医師偏在指数」
厚労省は2019年3月末までに、「外来医師偏在指標」や「外来医師多数区域」などを採用したガイドラインを策定する。
これに基づいて都道府県は外来医療の確保計画をつくり、2020年度から新規開業の診療所に適用する。以上の基本的な方針は容認された。
外来医師偏在指標を示し、在宅医療など、不足する医療への参加を求め、新規開業医を利用する効果は未知数である。新規開業に負荷をかける方針は、必ず抑制側に傾くだろう。「柔軟な対応」とは恣意性の容認であり、過剰な抑制を助長する恐れがある。
在宅医療が抱える諸問題(複雑な施設要件、24時間対応、不合理な診療報酬、厳しい監査など)の改善に目をつむり、新規開業の医師ばかりに負担を押し付けることの、思いがけない副作用が懸念される。
大学病院の経営は、無給または薄給の若い医師の、献身的な奉仕によって支えられている現実がある。
医師にとっても患者にとっても過酷な医療体制を、根本的に見直す必要があるだろう。新専門医制度が研修医をさらに苦しめ、内科・外科を志望する医師を激減させていることも大問題である。
数式で医師の個性や専門性は測れない
「外来医師偏在指標」の計算式では、診療機能の分布を表示できない。二次医療圏の範囲は行政の都合で決められており、しかも医師は均等には分散しない。個々の医師の専門や個性は異なり、複数標榜科目の取り扱い、経験年数や意欲、性別、診療密度など、数式には入力できない要素が多すぎる。厚労省の統計が信頼性に欠けることは、よく知られている。
自動車などの海外輸出産業を支援し、公共投資による都市づくりを進めてきた政策は、GDPが世界第3位の国をつくった。その一方では若者を都市に吸収したあとに人口過疎地をつくり、地方の自治と経済を衰退させてきた。いま大都市は老人の過剰に悩み、地方は人口過疎に悩んでいる。等閑視されてきた一次産業は、国土と海岸線を守る最前線であり、安心して暮らせる医療の確保は欠かせない。医療過疎地が生まれた歴史を考えれば、都市部での開業に介入する微縫策よりも、若者を再び過疎地に向かわせるよう、インセンティブが必要だろう。
(『東京保険医新聞』2019年2月15日号掲載)

