公開日 2018年03月06日

求められる投薬前の口腔管理
協会は1月21日、東京歯科保険医協会と共催で「医科歯科医療安全講習会」を開催した。テーマは「あらためて、ビスフォスフォネート製剤(以下BP)と顎骨壊死を考える」と題し、中島勧先生と矢郷香先生に講演をいただいた。
当日は、会員医師・歯科医師、研修医、コメディカルなど132人が参加し、後半のパネルディスカッションでも医科歯科双方の視点から、講師と参加者とで活発な意見交換が行われた。
骨粗鬆症治療薬の現状
BP製剤は、骨粗鬆症の患者や骨転移を有するがん患者などの治療法として広く用いられている。頻度は低いものの、抜歯などの侵襲的な歯科治療を受けた後に難治性の顎骨壊死が発生することが、2003年に初めて報告されてから10年以上が経過した。
2016年7月に国内6つの専門学会共同の顎骨壊死検討委員会によって、4年ぶりの改訂となる「ポジションペーパー2016」が発表された。当初は、作用機序が異なるために投与患者に顎骨壊死は発生しないと期待されたデノスマブ製剤(ランマーク注、プラリア注)でも、BP製剤投与患者とほぼ同じ頻度で顎骨壊死が報告されるなど、いまだ患者や医療現場にとって混乱も多い。
一方で、骨粗鬆症の予防と治療のガイドライン2015年版には、BP製剤のほかカルシウム薬、ビタミンK2薬、副甲状腺ホルモン薬などの10分類・23製剤が掲載されている。
このうち骨密度上昇や骨折発生抑制について“オールA判定”とされているのは、BP製剤のアレンドロン酸とリセドロン酸、抗RANKL抗体薬のデノスマブ、結合型エストロゲンのプレマリンの4種類(プレマリンは未だ骨粗鬆症の保険適用がない)となる。
歯科にとっては、これらの分類が十分に認識されておらず、カルシウム薬やビタミンK2薬にも関わらず、骨粗鬆症関連の薬剤というだけで抜歯を躊躇したり、医科側や患者に休薬を打診する事例も見られる。
いったん骨梁構造が劣化(骨がスカスカの状態)すると、元の状態に戻すことは現在の治療法では困難を極める。医科としては、骨折予防はもちろん、骨折によって要介護や寝たきりの状態になることを防ぐとともに、高齢者では骨折が原因で死亡につながる恐れも考慮しなければならない。
顎骨壊死の不安と混乱に揺れる患者、医療現場
日本口腔外科学会と日本有病者歯科医療学会の合同調査では、2011年1月から2013年12月の3年間で4797人(回答329施設)のBP関連顎骨壊死の患者が報告されている。47%が「がん」、45%が「骨粗鬆症」を治療中の患者で、注射薬と内服薬の割合はほぼ同数であった。海外では、注射薬による発生頻度の方が高いとする報告が一般的だが、同調査では報告された顎骨壊死患者の約半数がBP内服投与のみによって発生しているとされ、矢郷氏は「経口薬でも意外に発症が多く、また重症例も報告されている」と注意を喚起した。
最近では、破骨細胞による骨吸収を抑制する“BP製剤”関連の顎骨壊死(=BRONJ)だけでなく、“デノスマブ製剤”関連の顎骨壊死(=DRONJ)、さらに両者を総合した“ARONJ(BRONJ+DORONJ)”の名称も用いられ、診療科を超えた課題となっている。
中島氏は「アメリカでは顎骨壊死の副作用が報道されたことで、骨粗鬆症患者の多くがBP製剤の服用を固辞または自己中断するようになった。股関節を骨折したばかりの患者でさえ、健側の骨折を引き起こす危険性を説明しても内服を断る“賭け”に出るほど深刻な問題となっている」と紹介。
日本でも、処方医から顎骨壊死を起こす可能性がある薬と知らされていない患者が散見されるほか、仮に事前に説明を受けていても、患者がそのリスクを正しく認識し、歯科受診時に適切な申し出ができるかどうか。まずは医科歯科で患者が服用中の薬剤情報を共有できることが第一歩である、と強調した。
歯科では“徹底した感染予防”など最善を尽くす
ポジションペーパー2016は、「侵襲的歯科治療前の“休薬の可否”に関しては統一した見解は得られていない」とし、休薬の是非ではなく、むしろ侵襲的歯科治療に際しては“徹底した感染源の除去”と“感染予防”を提唱している。
矢郷氏が勤務する国際医療福祉大学三田病院でも、骨吸収抑制薬投与中の患者への抜歯時には「抜歯前の口腔ケアの徹底」や「血餅を保持するための縫合・閉創」等のほか、「予防的抗菌薬の投与」として抜歯前1週間ほどからペニシリン系抗菌薬(ペニシリンアレルギーの患者にはレボフロキサシン)を投与するなど“最善”を尽くしているという。
それでも矢郷氏は「最善の歯科的処置をもっても顎骨壊死の発生を予防できないこともある」とし、同じ患者が複数回の抜歯で1回目は予後良好、2回目は顎骨壊死になった症例にもふれて、いまだ困難な課題であることを紹介した。
投薬2週間前に“全ての歯科治療終了”が理想
ポジションペーパー2016は“基本的で最も大切なこと”として、主治医である医師と歯科医師の綿密な連携を掲げ、顎骨壊死発生を防ぐ一つの方策として、骨吸収抑制薬投与前に、主治医が患者に歯科受診をうながし、全ての歯科治療は投与開始2週間前までに終えておくことが望ましい、としている。
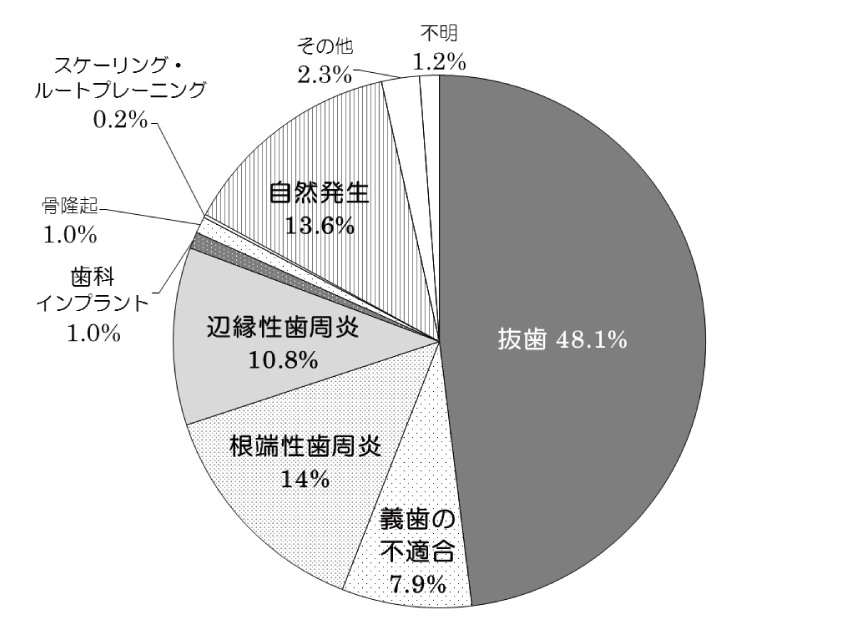
先にもふれた日本口腔外科学会と日本有病者歯科医療学会の合同調査では、抜歯だけでなく、様々な契機によるBRONJ発生が報告されている(図)。
図 顎骨壊死(BRONJ)発生の契機
いまなお、発生機序に不明な点も多く、予防法や対処法が確立されていないなか、医科歯科双方での試行錯誤がつづいている。
プログラム
「 骨粗鬆症患者に対するビスフォスフォネート投与の妥当性
― 医療安全の観点から 」 中島 勧 先生
( 整形外科医 / 東京大学医学部附属病院 医療安全対策センター長 )
「 骨吸収抑制薬関連顎骨壊死(ARONJ)の治療と予防
― 最新のポジションペーパーによる対応 」 矢郷 香 先生
( 歯科医師/国際医療福祉大学三田病院 歯科口腔外科 部長 )
(『東京保険医新聞』2018年2月25日号掲載)


