公開日 2016年04月15日

東京保険医協会 副会長・政策調査部長
須田 昭夫
「社会保障・税の一体改革」といわれると、消費増税は社会保障に充てるのだろうと思われたが、医療も介護も年金も、削減され続けている。1989年に消費税が導入されて以来、消費税と企業減税は、累積総額がいつも一致している。
世界最長寿国を競う日本は、世界第2位のGDPを記録してきた。しかしGDPに対する医療費の割合は、OECD加盟国中で20位前後という低位を保ってきた。コストパフォーマンスを誇ることもできるが、日本は医療費を出せない国ではなく、医療費を出さない国だといえるだろう。
2015年、経済財政諮問会議は、2025年の高度急性期病床が、現状の3分の1にあたる13万床程度でよく、7対1病床の要件を厳格化して、診療報酬を引き下げるべきだという意見書を提出した。これに従った本年の診療報酬改定は、マイナス1.44%となった。しかし、削減額を明示しない「外枠」が増え、算定要件が厳しくて利用できない点数や、数々の減算規定があり、実際にはさらに大きいマイナス改定になるだろう。入院では重症度評価をより厳しくするなど、患者の退院を促すしくみが強化された。病床回転率のさらなる上昇が医療・介護の現場を疲弊させれば、深刻な医療崩壊を招く恐れがある。
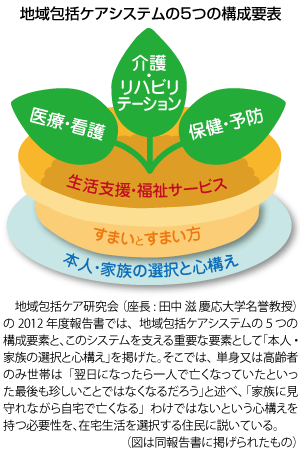
病床(上流)から押し出された患者を受け止めて、患者が暮らしてきた環境(下流)で、その人らしい生活を送れるように支援することが、「地域包括ケアシステム」にうたわれている。しかしその実態は、介護保険と医療保険の相次ぐマイナス改定と、地域医療の実態に合わない制度変更により、医療や介護を受けたくても受けられない人々を増加させている。
施設と在宅ケア総費用は在宅が高い
患者を地域で支えるシステムの先例は、1970年代に地域包括ケアシステムを行った、広島県の公立みつぎ総合病院の「みつぎ方式」に求めることができるが、経費が嵩むために普及しなかった。
1990年代にも同じ広島県の、尾道市医師会と民間病院が主導する「保健・医療・福祉複合体」が発足したが、御調町(現尾道市)の保健医療福祉の費用は、高齢者一人当たりが、同規模の自治体の4倍にのぼったという(地域包括ケアと地域医療連携、二木立著、勁草書房、2015)。
諸外国でも、施設入所者を在宅化させると、総費用が15~30%ほど増加するという報告が多いようだ。患者を地域で支えるためには、当然ながらそれなりの経費が必要だろう。
いま介護保険では、要支援者へのサービスの一部が、ボランティアや無資格者に委ねられたうえに、要介護2までのサービスも切り詰められようとしている。地域包括ケアシステムは、完成もしないうちに、頼るべき基盤が崩されている。
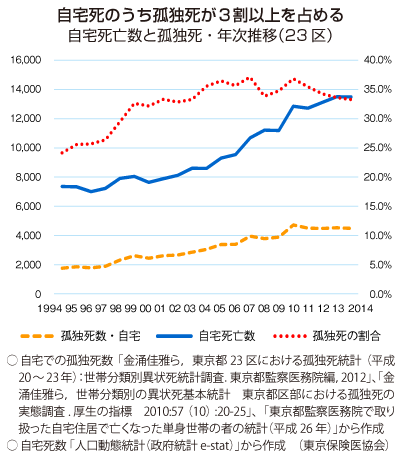
病床数の抑制により2030年、有料老人ホームやサ高住など、自宅以外での在宅死は全死亡数の28%(47万人)にも急増し、首都圏と関西圏などの都市部における自宅死亡の割合は、東京都区部17.9%、大阪15.2%など、顕著な増加が推定されている。 東京都監察医務院は、2000~2011年の東京区部における自宅死亡増加分の4割は、看取る人のいない「孤独死」であったと報告している。この数字は淋しすぎないだろうか。医療費削減を目的として地域包括ケアを行わせることには、無理がありそうだ。
(『東京保険医新聞』2016年4月15日号掲載)


