公開日 2024年02月21日
『若手医師の希望するキャリアを尊重した、新専門医制度の在り方』
浜松医科大学医学部
渡辺 莉代
1.背景 研究に関わった経験を持つ医師の減少
2018年から開始された新専門医制度整備指針においては、経験目標として「学術活動(学会発表、論文、研究(臨床研究、専門医育成との関連がプログラムで示されている基礎的研究)」1)が記載されている。例えば、内科専門医試験受験資格では、「専門医試験新規申請においては学会または論文として発表した臨床研究(基礎的な研究は除く)、またはfirst authorで報告した症例報告のいずれかで計2件の業績」2)が、外科専門医試験では「筆頭者として(中略)学術集会または学術刊行物に、研究発表または論文発表をしていること」3)が要件となっている。
本要件設定の背景には、若手医師の研究離れが考えられる。新医師臨床研修制度(初期研修)開始以前は、ほとんどの若手医師は、卒業後、出身大学のいずれかの医局に所属し、一定期間大学病院での勤務を行っていた。その過程で、臨床と並行して研究活動を行っている上級医の姿を見て、自らも同様に研究に取り組むようになっていたと聞いている。しかし、2004年4月に導入された新医師臨床研修制度以降、若手医師の研修は、大学病院中心の研修から、臨床に主眼をおいた市中病院中心の研修に移行していった。そのため、大学病院での勤務を経験しない医師が増加し、結果として、臨床と並行して研究を行う者も含め、研究を行う若手医師は減少していき、中には一生研究に携わることがない医師もいるのではないかと考えられる。
本稿では、研究活動を希望する若手医師に関する既存研究、自己研鑽と労働時間、筆者が本学医療法学研究室にて実施した医師の自己研鑽に関する学生を対象とした調査結果の検討を通して、新専門医制度下における、若手医師の学術活動の在り方に関して検討していく。
2.研究活動を希望する若手医師は約30%
2016年11月に厚生労働省が施行した「医師の働き方実態調査」結果を分析し、筆者の所属する浜松医科大学医療法学研究室にて杉本らが発表した研究結果を示す。将来のキャリアとして「研究教育」を希望する割合は、卒後1-2年目の医師では、29.0%(158人/545人)であり、卒後3-5年目の医師では、27.9%(307人/1099人)であった。そのうち、大学病院勤務の医師が28.7%(152人/529人)、市中病院勤務の医師で28.1%(313人/1115人)であった。4)
将来のキャリアとして研究教育を希望する若手医師は約30%もいる。彼らにとって新専門医制度の要件にある「研究活動」は、若手のうちから研究や学会発表の経験を得ることができる大変有用なものであると考えられるし、このような機会を通じて、新たに研究活動に興味・関心をもつ若手医師も出てくるものと思われる。
また大学病院だけでなく、市中病院で研修している医師にも、研究に関するキャリアを希望する医師が同程度いる。医師の仕事は臨床と研究が車の両輪といわれている。最終的に臨床と研究のどちらに比重を置くかは本人が決めることであるが、研修先に関わらず、将来、どちらの選択もとりうるよう適切な研究指導が行われるよう研修体制の整備が望まれる。
3.自己研鑽と労働時間
今年8月、兵庫県の消化器内科専攻医が、長時間労働が原因のうつ病により自殺したという悲しい報道があった。労働基準監督署が認定した本専攻医の直前1カ月間の時間外労働は、国の精神障害の労災認定基準(160時間)を上回る207時間50分に達していた。ところが、本時間外労働時間に関して、病院側は、知識や技能を習得するための「自己研鑽」特に「学会発表準備」時間も含まれ、時間外労働時間のすべてが「診療業務等」の時間ではなかったと主張している。5)
卒後3-5年目の医師(専攻医)は、日本専門医機構が定めるプログラムに沿って専門科での研修を行うこととなる。専門科での研修は、手技の習得や慣れない専門的な外来・病棟業務をこなす必要があり、大変多忙である。そのため、特に市中病院に勤務する医師では、要件にある「研究活動」を勤務時間内に行うことは困難であり、その結果、膨大な時間外での作業が発生する。
2024年より施行される「医師の働き方改革」により、勤務医の時間外労働は、休日労働を含めて原則年960時間に罰則付きで規制されることになるが、「研究活動」は「医師の働き方改革」の中で規定される「労働」に区分されるのであろうか。
厚生労働省によると、医師の自己研鑽は、「医師が診療等その本来業務の傍ら、医師の自らの知識の習得や技能の向上を図るために行う学習、研究等」と定義されている。また、「労働時間」と「自己研鑽」について、2019年7月に厚生労働省から「医師の研鑽に係る労働時間に関する考え方について」(以下「指針」)が示されている。
本指針においては、まず、自己研鑽が①所定時間内に行われたか、②所定時間外に行われたかで分類され、次に、③自己研鑽の実施が上司の明示・黙示の指示によるものであったかに分類される。①は労働時間と規定されるが、②は、③すなわち、上司等の指示があった場合のみ、労働時間とされている。
その上で、具体的な自己研鑽の類型別の労働時間該当性については図1の通り示している。


なお、労働に該当しない「研鑽」を行う場合は、医師自ら上司に申し出ることが必要であり、申し出を受けた上司は、「本来業務及び本来業務に不可欠な準備・後処理のいずれにも該当しないこと」「当該研鑽を行わないことについて制裁等の不利益はないこと」「上司として当該研鑽を行うよう指示しておらず、かつ、当該研鑽を開始する時点において本来業務及び本来業務に不可欠な準備・後処理は終了しており、本人はそれらの業務から離れてよいこと」を確認することが求められる。7)
上記指針によると、「専門医の取得・更新にかかる症例報告作成、講習会受講等」については、「不実施による不利益が課されているなどその実施を余儀なくされている場合や、研鑽が業務上必須である場合、業務上必須でなくとも上司が明示・黙示の指示をして行わせる場合」には、労働時間に該当するとされているが、専門医取得のための「学会発表」が「労働時間」であるか否かは、やり方によってどちらともとることができることから、専攻医、管理者双方にとってはっきりしないものとなっている。
そのような中、本件のような事件が発生したことは残念でならない。しかし、だからといって一律「労働時間」として組み込むとした場合、研究に意欲的な専攻医にとっては、労働時間の上限規制により、研究に取り組む時間が短くなる、あるいは、指導者による適切な指導を受けられなくなる等の弊害が生ずることが予想される。
4.医学生を対象とした医師の自己研鑽に関する調査結果
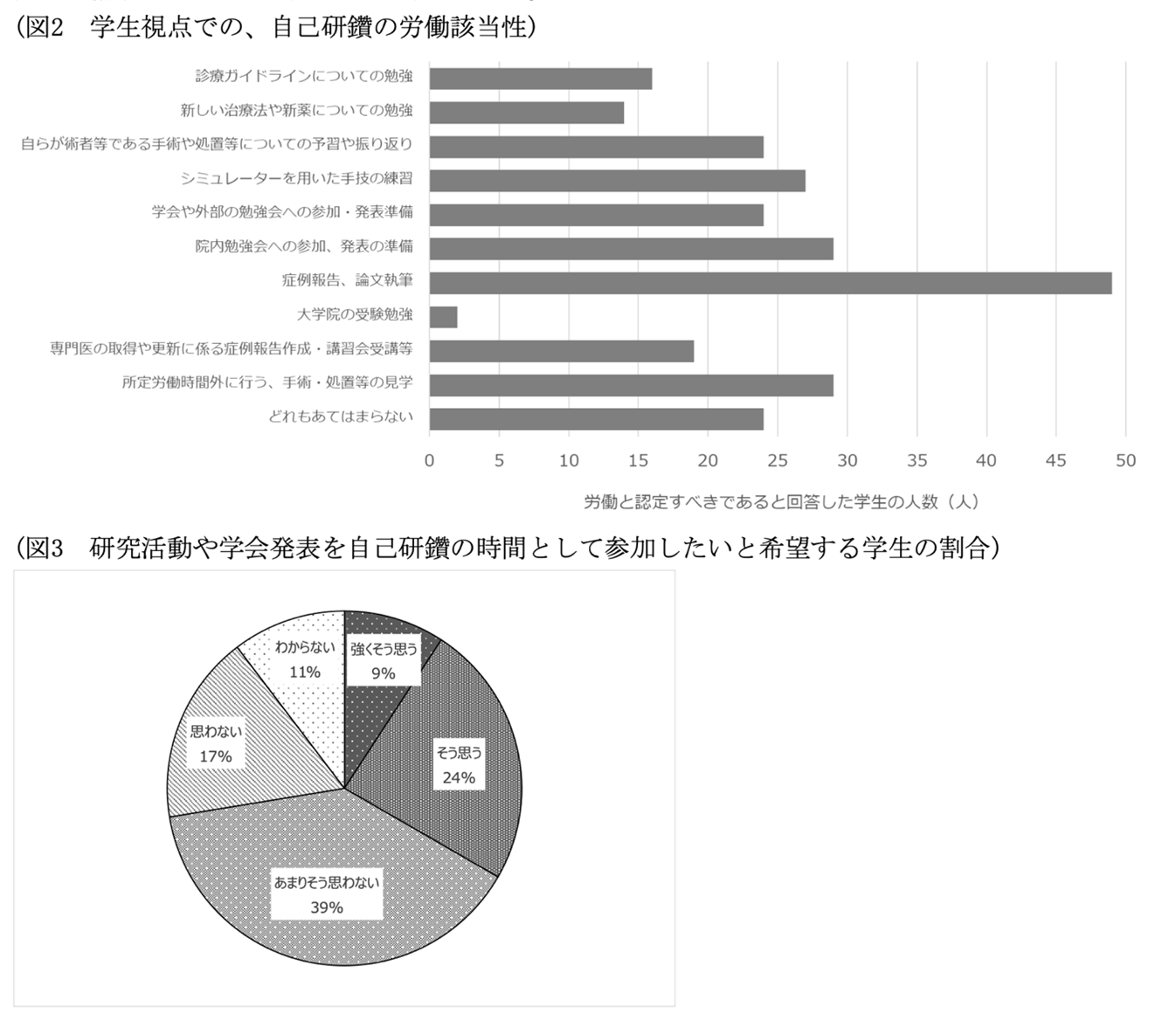
本発表のため、筆者は、浜松医科大学医学部医学科学生を対象に、医師の自己研鑽に関するアンケート調査を実施した。回答数は87件であった。来年より始まる働き方改革を受け、厚生労働省の自己研鑽に関する指針に掲載されている類型の中から、自分自身の意思で業務時間外に行う場合、「労働」と認定すべきであると思うものを選択させると、「症例報告、論文執筆」(49件、56.3%)が最も多かった(図2)。また、研究活動や学会発表に関して、労働時間ではなく、自己研鑽の時間として参加したいと希望する学生は、33.3%いた(図3)。
本結果は、相当数の医学生が研究や学会発表に積極的に取り組みたいと考えていることを示している。実臨床が大事であること、また大変であることは言うまでもないが、研究活動等に積極的な若者に対して、研究や学会発表の機会の担保、研究を実施することができる環境や制度を整備することは重要であると考えられた。

5.結語 若手医師の希望するキャリアを尊重した、新専門医制度の在り方
新専門医制度の学術活動要件の導入により、初期臨床研修を修了した若手医師が、研修先に関わらず、「臨床」だけでなく「研究」に携わる機会を得ることとなった。しかし、現在の研修の実態をみると「診療業務」と「研究活動」の両立は困窮を極め、特に市中病院では過労死事例も出ていることから何らかの対策が必要といえる。
確かに「研究活動等の自己研鑽を全て労働時間とする」とすれば、そのような悲惨な事態は防げるかもしれない。しかし、それでは、積極的に研究活動をやりたいと考える若手医師の学習の機会を制限することにもなりかねない。このことは研究以外の自己研鑽、例えば手術手技の練習などについても同様であるといえる。
そこで、過労死や疲弊から若手医師を守る案として、「指導医による毎日のチェック」「定期的なストレスチェック」などのケアを個々の医師に対して丁寧に実施していくことを提案したい。医師の働き方、研究活動との距離感は、診療科や年次、地域により多岐にわたるため、全員に共通する規則作りよりも、個々の病院において柔軟な対応をとることが求められるのではないだろうか。
専攻医をはじめとした若手医師は、安い労働力ではない。若手のキャリアプランの希望を尊重し、将来の選択肢を狭めないような制度が求められるのである。
私自身大学1年生の時から医療法学教室にて研究活動を行い、学会発表を行なってきた。医療法学だけでなく、臨床の教室でも勉強をさせていただき地方会での学会発表も経験させていただいた。このような経験を経て、研究に関してさらに興味関心を抱いた。将来医師になる医学生の一人として、新専門医制度が診療業務と研究活動とを自由に行い、知見を深めることができる制度となることを強く望んでいる。新専門医制度のあり方を検討するにあたり、こうした私たち若者の声を聞き入れていただけたらより良い制度となるものと考える。
<参考文献>
1)日本専門医機構:専門医制度整備指針(第3版)、2020https://www.mhlw.go.jp/content/000494850.pdf(cited 2023 Oct)
2)日本内科学会:日本内科学会認定医制度概要https://www.naika.or.jp/nintei/seido/gaiyo/(cited 2023 Oct)
3)日本外科学会:新専門医制度における外科専門医試験についてhttps://jp.jssoc.or.jp/modules/specialist/index.php?content_id=20(cited 2023 Oct)
4)杉本祥拓ら:将来のキャリアとして研究医を志望する医師に関する実態調査、第78回日本公衆衛生学会総会、2019
5) m3.com記事:専攻医の過労自殺、遺族は「病院長と病院に怒り」https://www.m3.com/news/open/iryoishin/1159397(cited 2023 Oct)
6)厚生労働省:医師の研鑽に係る労働時間に関する考え方について、2019 https://www.mhlw.go.jp/content/10800000/000526011.pdf(cited 2023 Oct)
7) 厚生労働省:医師の研鑽と労働時間に関する考え方 について、2018 https://www.mhlw.go.jp/content/10800000/000404613.pdf(cited 2023 Oct)
受賞者コメント
| この度は栄誉ある賞をいただき、大変光栄に思っております。本論文をご評価いただいた選考委員の皆様にこの場をお借りして、厚く御礼申し上げます。また、本発表に関して熱心なご指導を下さった浜松医科大学の大磯義一郎先生に心より感謝申し上げます。 本年4月より医師の働き方改革が本格導入されますが、現在の専門研修の実態をみると「診療業務」と「研究活動」の両立は困窮を極めており、特に市中病院では過労死事例も出ていることから何らかの対策が必要と考え、本論文を執筆しました。将来医師になる医学生の一人として、医師の働き方改革開始後となっても、若手医師が診療業務と研究活動とを自由に行い、知見を深めることができる制度となることを強く望んでいます。今回の受賞を励みに、今後も医学の勉強と研究により一層取り組んでいきたいと思います。この度は誠にありがとうございました。 |
 |


