公開日 2017年07月13日
安倍内閣は6月9日、経済財政運営と改革の基本方針2017(骨太の方針2017)と未来投資戦略2017を閣議決定した。「経済・財政再生計画/改革工程表」に掲げられた44の改革項目は「着実に実行」することを堅持。「医療費・介護費の高齢化を上回る伸びを抑制」するとし、2018年度医療・介護同時改定に向けて引き締めを図っている。国民の医療を保障する姿勢が全く見られず、医療費の地域差半減を掲げるなど、なりふり構わぬ医療費抑制策が盛られている。
2018年度は診療報酬と介護報酬の同時改定、国保の都道府県化、介護保険制度改正の施行などが重なる節目の年だ。社会保障に関しては、①地域医療構想の実現、②医療費適正化、③診療報酬・介護報酬改定、④薬価制度抜本改革などにページを割いている。
地域医療構想 病床削減を加速
地域医療構想については、2年後を目処に個別の病院名や転換する病床数等、具体的対応方針を速やかに策定する。機能分化が進まない場合に備え、都道府県知事の権限強化についても検討を進めることとされ、病床削減を加速することが示された。
医師の需給問題に関連し、看護師の特定行為の範囲を拡大しタスクシフティング(業務の移管)、タスクシェアリング(業務の共同化)を推進するとした。
病院の外来受診時の選定療養による定額負担については、対象の見直しも含め今年末までに結論を得るとされた。政府はかかりつけ医以外を受診した際の外来時定額負担も繰り返し求めており、かかりつけ医の議論と相俟ってなし崩しに導入されることが危惧される。患者のフリーアクセスを守る取り組みが必要だ。
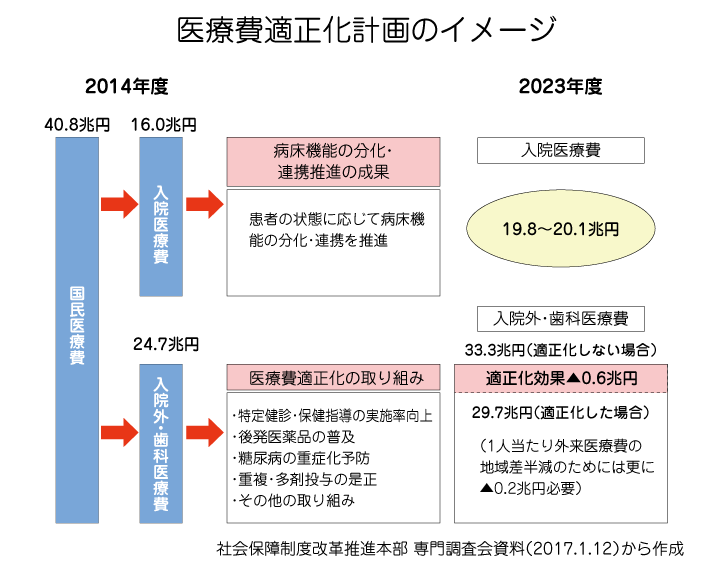
医療費の地域差半減インセンティブ制度で医療費削減を煽る
医療費適正化に関しては、とりわけ医療費の地域差を問題視し、地域差を半減することを目標に掲げている。その手段として外来医療費では医療費適正化基本方針に掲げられている取り組みを実施。入院医療費は地域医療構想の実現による縮減額を明らかにし、「不十分な場合」は更なる対応を検討するとした。
また、都道府県別の診療報酬の定めを活用できるよう今年度中に検討することが盛り込まれた。今後、地域差半減が進まない場合、都道府県別診療報酬が持ち込まれる可能性もある。
さらに国保の都道府県化等を踏まえ、医療費適正化計画と連動したアウトカム指標等による保険者努力支援制度の本格実施、特別調整交付金等の配分によりインセンティブを強化するほか、国保料軽減等のため区市町村が行ってきた法定外一般会計繰入れの計画的な削減・解消を求めた。
未来投資戦略では「加入者の行動変容を促す保険者の取り組みを推進するため」として、健保組合・共済組合が負担する後期高齢者支援金の加減算率を、来年度から段階的に引き上げ、現行の加算率0.23%、減算率0.048%をわずか3年後の2020年度には最大で法定上限の10%までそれぞれ引き上げるという乱暴な内容となっている。支払基金の改革、保険者のビッグデータ利活用支援など、レセプトの画一的審査も強化する方針だ。
医師不足・医療過疎などの根本問題を放置したまま、医療費の地域差半減に向けて、なりふり構わぬ姿勢が改めて浮き彫りとなった。
| ①市町村国保に保険者努力支援制度を創設。糖尿病重症化予防などの取組を客観的な指標で評価し、支援金を交付、 ②健保組合・共済の後期高齢者支援金の加算・減算制度は、特定健診・保健指導の実施状況だけでなく、がん検診や事業主との連携などの取組を評価する(施行は2018年度から)仕組みに見直す。 |
||||
| 健保組合 | 協会けんぽ | 国保 | 後期高齢者 | |
| 手法 | 後期高齢者支援金の加減算制度を見直し ⇒加算率:段階的に引上げ、 2020年度に最大10% 減算率:最大10%~1% |
各支部の取組等を都道府県単位保険料率に反映 | 保険者努力支援制度を本格実施。 (700~800億円) |
各広域連合の取組等を特別調整交付金に反映(100億円) |
| 共通指標 | ①特定健診・保健指導 ②特定健診以外の健診(がん検診、歯科健診など) ③糖尿病等の重症化予防 ④ヘルスケアポイントなどの個人へのインセンティブ等 ⑤重複頻回受診・重複投薬・多剤投与等の防止対策 ⑥後発医薬品の使用促進 |
|||
| 独自指標 | ・被扶養者の健診実施率向上 ・事業主との連携(受動喫煙防止等)等の取組を評価 |
医療機関への受診勧奨を受けた要治療者の医療機関受診率等 | 保険料収納率向上等 | 高齢者の特性(フレイルなど)を踏まえた保健事業の実施等 |
診療報酬 マイナス改定を示唆
診療報酬については、「人口・高齢化の要因を上回る医療費の伸びが大きい」ことを問題視し、保険料などの国民負担、物価、医療機関の経営状況等を踏まえつつ、「診療報酬改定の在り方について検討する」とし、より一層の医療費抑制を進める構えで、事実上マイナス改定を示唆している。
遠隔診療は、未来投資戦略に「対面診療と遠隔診療を適切に組み合わせることにより効果的・効率的な医療の提供に資するもの」について、次期診療報酬改定で点数化すると明記した。
遠隔診療の是非については議論があるが、肯定する立場からも遠隔診療が外来点数より低く点数化された場合、敢えて通院せずに遠隔診療を患者が選ぶなどのモラルハザードが起きないか、単なる医療費削減のツールとならないか、等の危惧する声が挙がっている。引き続き注視が必要だ。
介護報酬改定については、新設される介護医療院の報酬、施設基準のほか、「介護サービス事業者に対するインセンティブ付与のためのアウトカム等に応じた介護報酬のメリハリ付け」「生活援助を中心に訪問介護を行う場合の人員基準の緩和、報酬設定」「通所介護の適正化」等を検討するとした。介護度改善に応じたインセンティブ付与は、介護施設における入所者の選別につながるおそれが指摘されている。
後発品使用とリフィル処方の推進
薬価制度については、薬価制度の抜本改革に取り組むとした。具体的には、①保険適用時より一定以上販売額が増加する場合には速やかに薬価を引き下げる仕組みとする、②類似薬と比べ画期性、有用性等に乏しい新薬は革新的新薬と薬価を明確に区別して引き下げる、③後発医薬品産業の健全な発展、育成に配慮しつつ後発医薬品の価格帯を集約することを検討する、④かかりつけ薬剤師・薬局が服薬情報の一元的・継続的な把握を行うことなどを推進する。
調剤報酬に関しては、医師の指示に基づくリフィル処方の推進を検討するとしたほか、「重複投薬や多剤投与の適正化」については、保険者等と連携した取り組みを推進するとともに、処方の在り方を検討しガイドラインを作成する等、検討を進めるとされた。素案にあった先発薬と後発薬の差額を「原則自己負担とすることや後発医薬品価格まで価格を引き下げることを含め検討する」との記載は削除された。
一方で、後発医薬品の使用割合を80%とする政策目標の達成時期については2020年9月までのできるだけ早期に達成することを明確にした。
診療報酬の引き上げを求めよう
「骨太の方針2017」は、医療費の地域差半減などという地域の実情を無視した露骨な医療費抑制策を打ち出し、診療報酬マイナス改定に向けたレールを敷いた。診療報酬は2002年以降マイナス改定を繰り返しており、その引き下げ幅は累計でマイナス10%にも及んでいる。協会は、国民に安心、安全で、かつ必要な医療を提供するため、基本診療料を中心とした大幅なプラス改定を求め運動を強めていく。
(『東京保険医新聞』2017年7月15日号掲載)


